骨筋膜室综合征是创伤骨科中最为严重的临床表现,处理起来甚为棘手,被成为—骨折后的冷血杀手。对患者的影响也非常大,严重影响患者预后及生活质量。骨筋膜室综合征临床表现最快可以在创伤发生30 min后出现,表现为“5P”征:感觉异常、被动牵拉痛、皮肤苍白、麻痹、无脉。今天早读就为大家详解骨筋膜室综合征的诊治策略,值得大家学习参考!
一
定义
-
(psteofascial compartment syndrome)即由骨,骨间膜,肌间隔和深筋膜形成的骨筋膜室内肌肉和神经因急性缺血、缺氧而产生的一系列症状和体征。又称急性筋膜间室综合征、骨筋膜间隔区综合征。
-
骨筋膜室是指由骨、骨间膜、肌间隔和深筋膜所构成。
二
病因
(解剖因素:室壁是坚韧无弹性)
1、筋膜室内容物体积骤增
(1)肢体创伤骨折后出血、水肿
(2)严重软组织挤压伤 、挫伤
(3)肢体血管损伤(断裂痉挛栓塞)
(4)肢体血管损伤修复后, 反应性肿胀及再
灌注损伤。(通透性↑↑)
2、筋膜室容积骤减
(1)不适宜的外固定:石膏或小夹板固定
(2) 昏迷或全麻患者肢体长时间压在身下
(3) 筋膜缺损缝合过紧(肌筋膜疝:慢性代偿)
(4) 抗休克裤 ( >40mmHg易发15-40安全又止血)
3、慢性筋膜室综合征 :新兵及运动员可见(前室功能丧失,运动后发作,休息后缓解)
三
病理
缺血—水肿—缺血的恶性循环
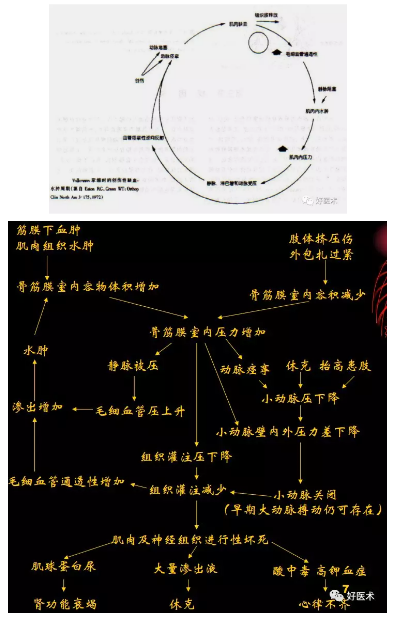
根据缺血的不同程度分为:
-
濒临缺血性肌挛缩(早期)
-
缺血性肌挛缩
-
坏疽
濒临缺血性肌挛缩
严重缺血的早期,经积极处理,及时恢复血液供应,可不发生或仅发生极小量肌肉坏死。可不影响肢体功能。
缺血性肌挛缩
较短时间或程度较重的不完全缺血,恢复血液供应后大部分肌肉坏死,由纤维组织修复,因瘢痕挛缩而形成特有的畸形,严重影响患肢功能。如:爪形手、爪形足
坏疽
广泛、长时间完全缺血,大量肌肉坏疽,无法修复,如有大量毒素进入血液循环,还可导致休克心率不齐和急性肾功能衰竭。常需截肢 。
早起血流尚未完全阻断,大量血浆和液体渗出毛细血管,可发生低血压和休克。大量肌组织坏死将释放大量肌球蛋白和钾离子等,从而发生毒血症和代谢性酸中毒。
酸中毒的情况下,肌球蛋白又容易在远侧肾小管中沉积,形成肾衰竭。加之低血压又使肾小管缺氧,使肾衰竭更为严重。酸中毒、高血钾和低血压等又可影响心脏功能,发生心律不齐。(挤压综合征)
既可在解除室内压以前出现,又可在解压后加重。
四
临床表现
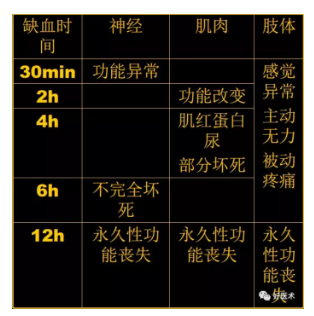
早期临床表现以局部为主,只在肌肉缺血较久,已发生广泛坏死时,才出现全身症状。如体温升高、脉率增快、血压下降,血中白细胞增多,血沉加快,尿中出现肌球蛋白。
1、疼痛:
-
为本征最早期的症状持续性剧烈疼痛,且进行性加剧
-
是骨筋膜室内神经受压和缺血的重要表现。
-
至晚期缺血严重可无疼痛
2、指或趾呈屈曲状态,肌力减弱。被动牵伸指或趾时,可引起剧烈疼痛,为肌肉缺血的早期表现。
3、患室表面皮肤略红,温度稍高,肿胀,有严重压痛,触诊可感到室内张力增高。
4、远侧脉搏和毛细血管充盈时间正常。
-
肢体远侧动脉搏动存在,并不是安全的指标
随着缺血加重,发展为缺血性,肌挛缩和坏疽,可出现 5 P 征:
-
Painless 疼痛转为无痛
-
Pallor 苍白或紫绀、大理石花纹
-
Paresthesia 感觉异常
-
Paralysis 肌肉瘫痪
-
Pulselessness 无脉
五
诊断
诊断骨筋膜室综合征金标准:测定室内组织的压力
Whiteside法:简单有效
骨筋膜室内压:
正常<10mmHg
10-30mmHg -----增高
30~40mmHg------明显增高
被认为是骨筋膜室综合征的迫近期
> 30/比动脉舒张压低10-30mmHg-----可确诊
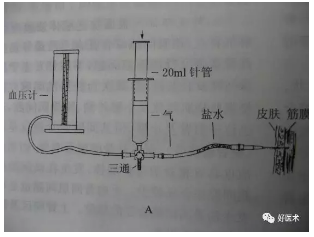
组织液压测量仪 /近红外光谱/ 肌内氧分压和腓深神经反应电位。
胫前间隙无损伤测压法:无需任何装置
于趾长伸肌腱与胫前肌腱之间触及动脉搏动,此位置上放置听诊器,患者平卧,患肢尽量抬高,缓缓放下,闻及动脉搏动音后继续缓缓放下至声音消失。测声音消失的平面距肱动脉平面的高度(H),再测肘窝血压。
胫前间隙内压力=肱动脉舒张压-0.8*H
许多研究都指出间隔内压力很少高到闭塞其内主要动脉血流,压力常低于舒张压。因此应避免把动脉搏动是否存在作为诊断筋膜间隔综合症严重程度的指征。否则,可能因动脉损伤并血栓形成,最终因肌肉坏死行截肢术。
如果不能触及动脉搏动常常是动脉损伤而不是间隔内在压力增高的结果,最好做动脉造影明确诊断。
六
治疗
本征一经确诊,应立即切开筋膜减压。早期彻底切开筋膜减压是防止肌肉、神经发生缺血性坏死的唯一有效方法。
筋膜切开减压指征:
-
血压正常 , 有明确临床表现 , 筋膜间室压力超过30mmHg , 组织受压 迫时间不清楚或推测超过8小时的病 人;不合作或昏迷病人。
-
筋膜间室内压力高于20mmHg的低血压 病人 。
-
总的原则是,如果有怀疑,就应该开放 筋膜间室。如果事后证明筋膜切开术是不必 要的,添一条伤疤是其唯一后果,但如果应 该行筋膜切开术而未施行时,将可能发生肌 肉功能丧失或更坏的后果 。
筋膜腔切开常用部位
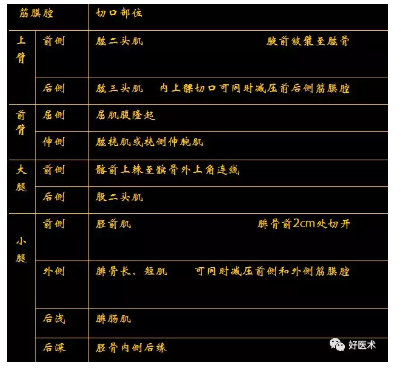
切口从肱二头肌肌膜内侧开始,斜行跨过肘横纹,向远侧直达手掌,以便打开腕管,注意切口与腕横纹勿成直角。
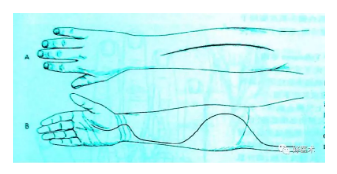
小腿骨筋室切开减压术:
外侧切口是沿前及外骨筋膜室的中间间隙,在肌肉间隙前后各 1cm切开筋膜,注意保护腓浅神经。
减少敷料交换、严格无菌原则
-
4日后延期缝合
-
7-8日二期缝合、植皮
-
10-12日可重复一次
中期:
-
伤后3-4周
-
肌肉康复训练
-
神经松解
晚期:
-
伤后6个月
-
矫正畸形
-
恢复肌肉动力
-
恢复神经功能
甘露醇的应用问题
-
应用甘露醇,可以防止或减轻并发症。甘露醇的作用可减少血管的阻力,增加血流及氧的利用,使组织压力尽快降低并促进组织功能恢复。并且可以清除再通血后产生的羟自由基,有利于防止缺血--再灌注损伤。
-
应用甘露醇对早期病人有效,但不能使一些不可逆的病理变化发生逆转。
应用甘露醇应注意以下问题:
①早期使用,最多不超过10 h;
②明确诊断为主要血管损伤和严重软组织损伤者不用;
③密切观察病情变化。无效的表现是疼痛、肿胀未缓解,尿量未增加;
④与654-2合用有协同作用;
⑤对筋膜减压术的患者,术中、术后应用甘露醇,可以防止或减轻并发症。
低分子右旋糖酐的应用可以提高血浆胶体渗透压、增加血流量、降低周围循环阻力、改善微循环。
罂粟碱能扩张血管、改善微循环,并能预防肢体挤压伤后血管内膜损伤引起的血栓形成。
骨筋膜室综合征的早期监护:
-
观察疼痛特点
-
观察肢体感觉功能
-
观察局部肢体肿胀程度与皮肤色泽
-
观察和监测肢体远端脉搏及毛细血管充盈时间
-
监测筋膜室内压力
医源性筋膜室综合征的预防
-
首先医务人员必须熟悉产生筋膜间室综合征的原因,对肢体的创伤、尤其是闭合性创伤的患者必须有充分的认识,在骨折复位时要轻柔稳妥,切勿反复而粗暴地进行整复而加重软组织损伤。禁止抬高、按摩、热敷患肢,以免增加渗出及组织对无氧代谢产物的吸收。
-
对施行外固定,如应用石膏、绷带、夹板、牵引的患者,应严密观察,注意末稍血运的情况,应向其交待注意事项,24小时内复查。在应用止血带时最长时限不应超过1. 5小时,反复应用必须间隔5- 10分钟。
-
对某些疾病所致意识丧失者应注意了解当时的姿势,肢体受压的时间及局部的表现,2小时翻身一次,避免长时间的压迫而引起本征。
-
在动脉和静脉中输液、输血时因操作不慎,护理不仔细,使液体或血液外渗,特别是一些刺激性药物渗到筋膜间室内,使其内容体积增加,毛细血管通透性增强,组织液渗透压上升。这些因素共同作用的结果促使筋膜间室内压力上升,引起本综合症。
所以我们在操作时应特别注意避免在同一部位反复穿刺,发现液体外渗时及时处理、更换部位。
本文为好医术原创整理,未经授权禁止转载!
如果你想把你的临床诊断,治疗经验,与更多的骨科同道交流分享,让更多的人看见你,更多的人获益,欢迎投稿给我们!医无止境,我们的每一份付出都会以另一种方式被这个世界铭记。投稿邮箱:sherry.hu@haoyishu.org