
类风湿关节炎虽然是大家都熟悉的疾病,但治疗相对比较复杂,到目前仍是医学上的难点。今天早读给大家介绍在诊治过程中医生必须掌握的几个要点,值得学习借鉴!
概况
定义:类风湿关节炎是一种常见的以关节组织慢性炎症性病变为主要表现的全身性疾病。可侵犯多个关节,常以手足小关节起病,呈对称性。
病理特点:关节滑膜慢性炎症,细胞浸润,滑膜翳形成,软骨及骨组织的侵蚀,导致关节结构破坏、功能丧失。
病因:
1)遗传因素;
2)感染因素;
3)其他。
病理:
1.类风湿结节:中心为纤维坏死组织,周围是成纤维细胞。外周单核淋巴及浆细胞。常位于皮下、肌腱及骨 膜上,并可见于内脏;
2.类风湿性血管炎:表现为皮肤溃疡、指(趾)动脉缺血或血栓 病变、雷诺氏现象。
临床表现:
1)关节表现:
-
晨僵:见于95%的患者。持续时间和关节炎症的程度成正比,是本病活动性的指标之一;
-
痛与压痛:出现最早,多成对称性、持续性、时轻时重;
-
关节肿:多因关节腔内积液、关节周围软组织炎症引起。病程长者可因滑膜性炎症后的肥厚而引起肿胀。受累关节均可出现,多为对称性;
-
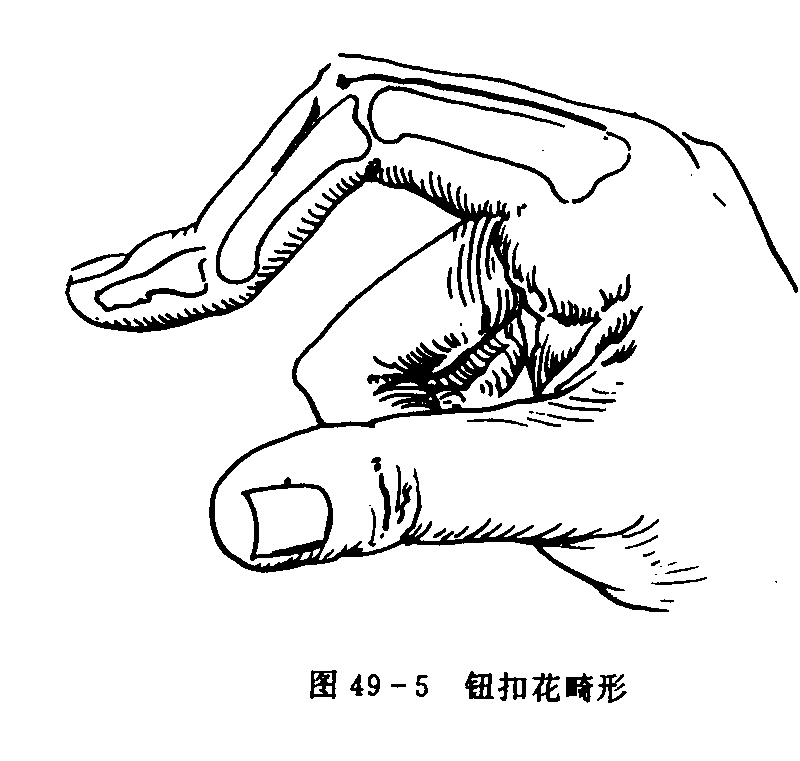
关节畸形:多见于较晚期患者。如手指关节的半脱位如尺侧偏斜、“天鹅颈”样畸形等。软骨及骨质的破坏、关节周围的肌腱、韧带受损、肌肉萎缩和痉挛是造成关节畸形的主要原因。
-
关节功能障碍:美国风湿病学院将因本病而影响了生活能力的程度分为4级,即关节功能分级。
2)关节外表现:
-
类风湿结节:本病特异性皮肤表现。出现于20%-30%的患者,多位于关节隆突部及受压部位的皮下,提示本病处于活动期。
-
类风湿血管炎:可出现在患者的任何系统。查体能观察到的有指甲下或指端出现的血管炎,严重者可出现坏疽。
-
肺:间质性病变(见于约20%的患者,临床常无症状)、结节样改变(单个或多个)、胸膜炎(单侧或多侧胸水,渗出性。见于10%的患者)。
-
心包炎:最常见心脏受累的表现。B超可检出30%的患者出现少量心包积液,多无症状。
-
胃肠道:可有上腹部不适、胃痛、恶心、纳差、甚至黑便,但均为服用药物引起。
-
肾:很少累及肾。但可因长期的类风湿关节炎并发淀粉样变引起肾损害。若出现尿检异常应考虑抗风湿药物引起。
-
神经系统:脊髓受压(1-4颈椎小关节为好发部位,见于40%-70%的病人,多数病人主诉枕区痛,活动时加重。很少影响胸腰椎)、周围神经因滑膜炎而受压、小血管炎造成的多发性单神经炎等。
-
血液系统:贫血很常见,程度与疾病活动性、关节炎症程度相关联。活动病变常见血小板增多,或与关节外表现相关联。
-
干燥综合征:30%-40%患者出现,眼干、口干的症状多不明显,须经多项检测。
检验及检查
1. 血象:轻-中度贫血。活动期plt增高。
2. ESR:无特异性,但是是观察滑膜炎症的活动性和严重性的指标。
3. CRP:炎症急性期出现的蛋白,它的增高说明本病的活动性。
4. RF:自身抗体。可分为IgM型、IgG型、IgA型。常规临床工作中以乳胶凝集法所测得的是IgM型RF。可出现于其他多种疾病,故必须结合临床。
5. 免疫复合物和补体:70%患者血清中出现多种免疫复合物,尤其是在疾病活动期和RF阳性患者。在急性期和活动期,患者血清补体均有升高。
6. 关节滑液:炎症时增多,黏度差,含糖低,wbc增多,且中性粒细胞占优势。
7. 类风湿结节的活检:典型的病理改变有助于本病的诊断。
8.关节X线检查:对本病的诊断、对关节病变的分期、观察病情的演变均很重要。以手指及腕关节的X线摄片最有价值:
诊断标准及鉴别诊断
RA诊断标准(ARA,1987):
-
晨僵至少1h(持续>=6w);
-
3个或以上关节肿(持续>=6w);
-
腕、掌指关节或近端指间关节肿(持续>=6w);
-
对称性关节肿(持续>=6w);
-
皮下结节;
-
手X线平片改变RF(滴度>1:32);
具备以上4条或以上者可确诊为RA。
鉴别诊断:
1. 强直性脊柱炎:多见于男性青壮年、以非对称性下肢大关节炎和炎症性腰背痛为主要特点。骶髂关节具有典型的X线改变,有家族史,90%以上患者(人类白细胞B27抗原)HLA-B27阳性,血清RF阴性;
2. 骨性关节炎:多见于50岁以上的老年人,关节痛不如RA明显,以累及负重关节如膝、髋为主。手指则以远端指关节出现骨性增殖和结节为特点。ESR增快不明显,RF呈阴性。
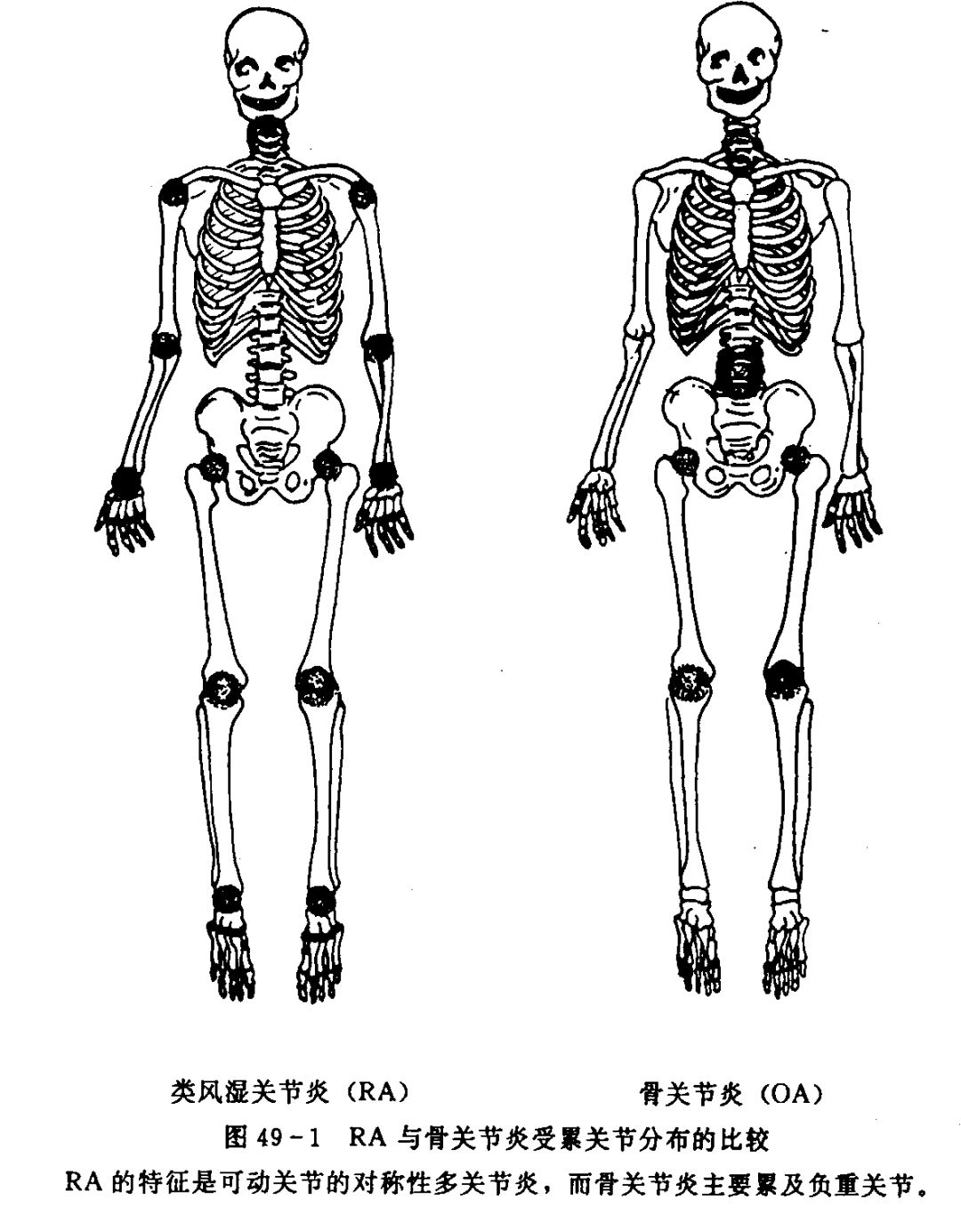
3. 系统性红斑狼疮:关节病变较RA的轻,不存在骨质侵蚀破坏,关节外症状明显,ANA、ds-DNA多阳性,补体多低下。
4. 风湿性关节炎:风湿热的临床表现之一。多见于青少年。其关节炎的特点为四肢大关节游走性肿痛,很少出现关节畸形。关节外症状包括发热、咽痛、心脏炎、皮下结节、环形红斑等。血清ASO升高,RF阴性。
5. 痛风性关节炎:突发趾关节或其它关节疼痛为特点,耳廓等处见痛风性结节,血尿酸增高。
治疗
治疗目的:
1. 减轻或消除因关节炎引起的关节肿胀、压痛、晨僵或关节外症状;
2. 控制疾病的发展,防止和减少关节、骨的破坏,达到较长时间的;临床缓解,并尽可能的保持受累关节的功能;
3. 促进已破坏的关节、骨的修复。
治疗:
1)非甾体抗炎药物(non-sterodal antiinflammatory drugs, NSAIDS):具有抗炎、止痛、消肿、退热作用。主要副作用:胃肠反应,血小板功能异常,皮疹、肾功损害、中枢神经反应;
2)糖皮质激素:可迅速消除关节肿胀、疼痛及晨僵、常以中小剂量,对全身症状重者可用甲基强的松龙静脉冲击治疗。
3)病情缓解用药(disease modifying antirheumatic drugs, DMARDS):对病情有一定缓解作用。
4)雷公藤:有抗炎及免疫调节作用, 副作用:月经不调、停经、精子数量减少、胃肠反应、粒细胞减少等。治疗方案多选取用NSAIDS+DMARDS方法。
5)手术治疗:
包括关节置换和滑膜的切除手术。前者适用于较晚期有畸形并失去正常功能的关节。这种手术目前只适用于大的关节,而且手术不能改善类风湿关节炎本身的病情。滑膜切除术可以使病情得到一定的缓解,但当滑膜再次增生时病情又趋复发。
来源:本文为作者综合整理自百度文库,仅用于学习交流,未经授权禁止转载!













