
随着人口老龄化,股骨转子间骨折越来越常见。通常这些骨折发生于体弱多病的老年人,并因此而丧失自理能力,甚至危及生命。有效的治疗措施对提高骨折愈合率,降低并发症发生率是非常重要的。
为降低手术失败率及提高疗效,本文针对股骨转子间骨折总结出10大技巧,现综述如下:
(一)无论用髓内钉或钉板系统,TAD是评估头钉深度和居中程度的重要指标;也是预测反转子骨折固定成功最重要的指标。过去,旧的理论主张偏下、偏后置钉,这样会使前、上股骨头内保留较多骨量,但会增加TAD,现代理论建议避免。
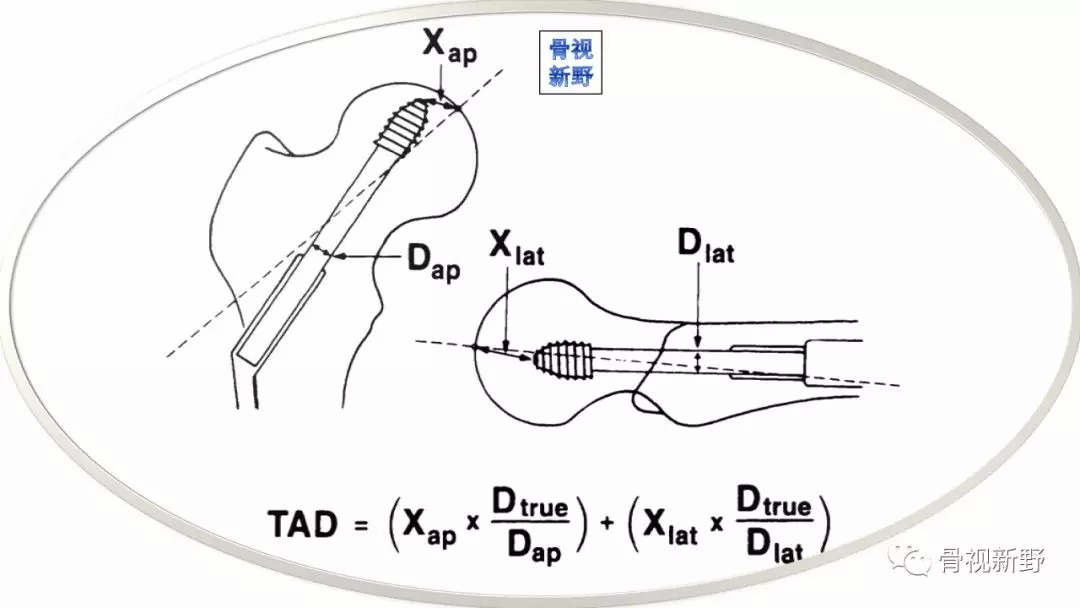
尖-顶距(Tip-to-Apex Distance,TAD)
< 25 mm
(二)累及外侧壁的股骨近端骨折,如反转子及经转子骨折,如果使用滑动髋螺钉,由于缺乏外侧壁的骨性支撑,会发生股骨干向内侧移位及股骨近端骨块向外侧移位。这种移位会导致畸形、骨不连、头钉切出(cutout)。文献报道反转子骨折用滑动髋螺钉固定的失败率高达56%[Haidukewych GJ 2001]。虽然股骨近端锁定钢板(proximal femoral locking plate,PFLP)、95°角的DCS也可使用,充当外侧皮质的假体,但对更复杂的股骨近端骨折,这些钉板系统并不适合。对反转自骨折,髓内钉较DCS有优势;但髓内钉与PFLP的优、劣对比尚有争议。
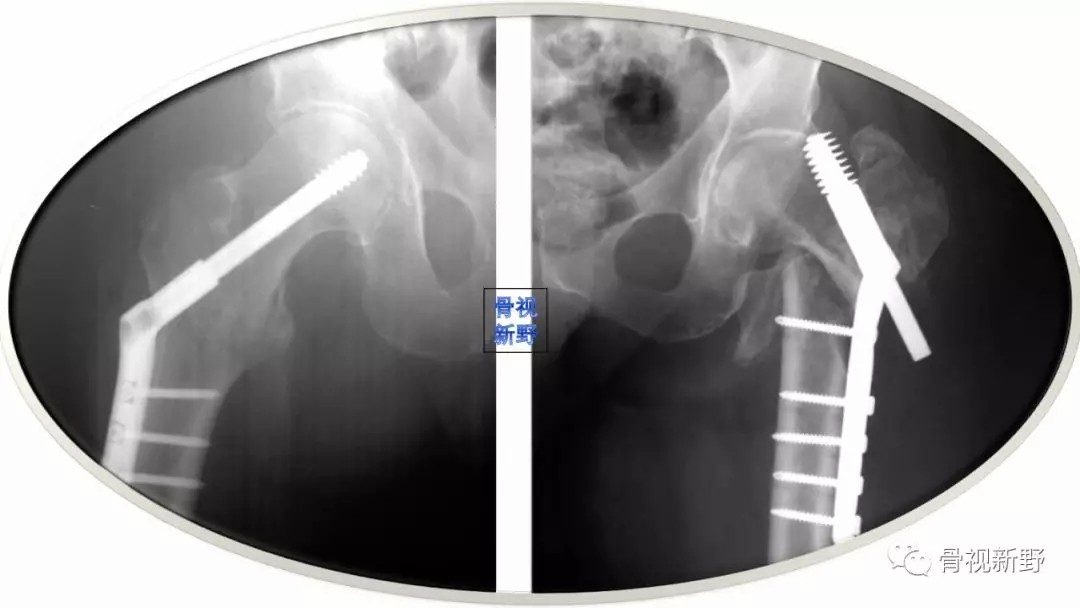
“没有外侧壁,就没有髋螺钉”
"No Lateral Wall,No Hip Screw"
(三)对这几种明显不稳定骨折,选择髓内钉较滑动髋螺钉有诸多优势:
①中心性固定比DHS等钉板系统的偏心性固定力臂较短;
②髓内钉还能有效抵抗通过股骨矩的较高应力,而这部分应力在不稳定骨折者完全由内植物承受;
③髓内钉还能防止股骨干内移,这是经转子、反转子骨折常见的并发症。
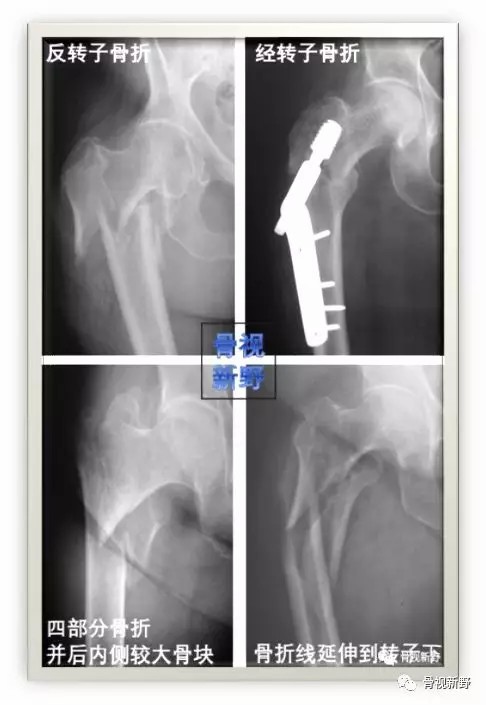
“了解不稳定转子间骨折类型,并行髓内钉固定”
“Know the Unstable Intertrochanteric Fracture Patterns, and Nail Them”
常见四种明显不稳定类型(上图)
(四)股骨前弓会随年龄而增大。多数髓内钉有一定的前弓设计,一般曲率半径<2m(1.5-2.2m)。如对前弓较大、骨质疏松的患者使用较直的髓内钉,则有撞击、甚至穿出远端前皮质的风险;另外,前弓较大时,主钉远端容易紧挨在股骨前皮质,远端锁定后导致应力集中,进而在术后康复阶段发生应力性骨折。
如果选择的长钉不能顺利插入,应进行股骨侧位透视、了解远端情况,而不是用锤子勉强打入,否则有可能造成医源性骨折。
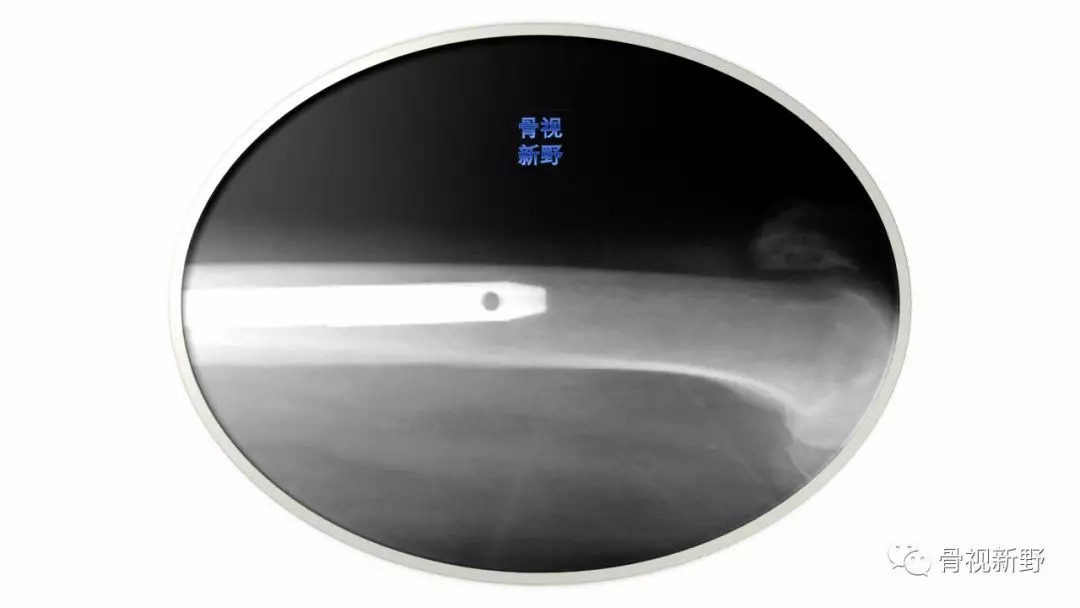
“注意股骨干前弓”
“ Beware of the Anterior Bow of the Femoral Shaft”
(五)软组织、巾单等的影响及反复的髓扩插入、扩髓,易致入口逐渐偏外扩大,这样可导致偏外置钉,由此导致骨折近端内翻、头钉偏高。因此,建议紧挨大转子尖内侧进针。在透视下,髓扩能完全包括在近端股骨皮质内,再开始小心扩髓,这样可避免偏外置钉。
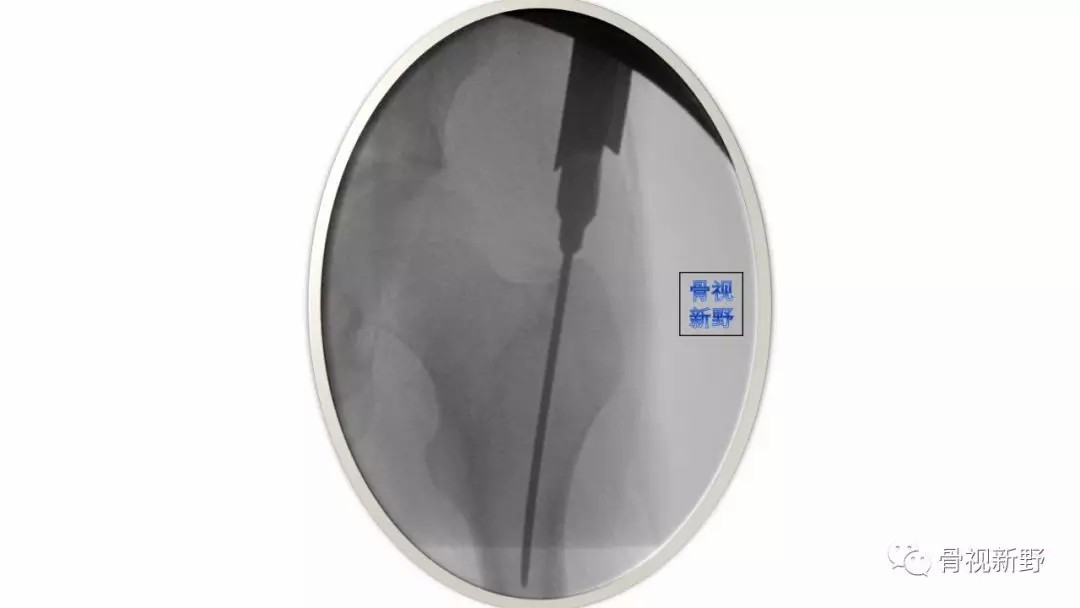
“经大转子尖的主钉,进钉点应略偏内”
“ When Using a Trochanteric Entry Nail, Start Slightly Medial to the Exact Tip of the Greater Trochanter“
(六)由于股骨近端髓腔较宽、骨质较疏松,粗隆间骨折不像长骨干骨折,复位不良是不会通过扩髓或插钉而改善,因此不要对复位不良的粗隆间骨折进行扩髓和插钉。扩髓、插钉前骨折复位啥样、之后还是啥样。
如果骨折不能闭合复位,建议经皮或辅助小切口,通过骨钩、顶棒、复位钳进行复位,然后再进行扩髓。
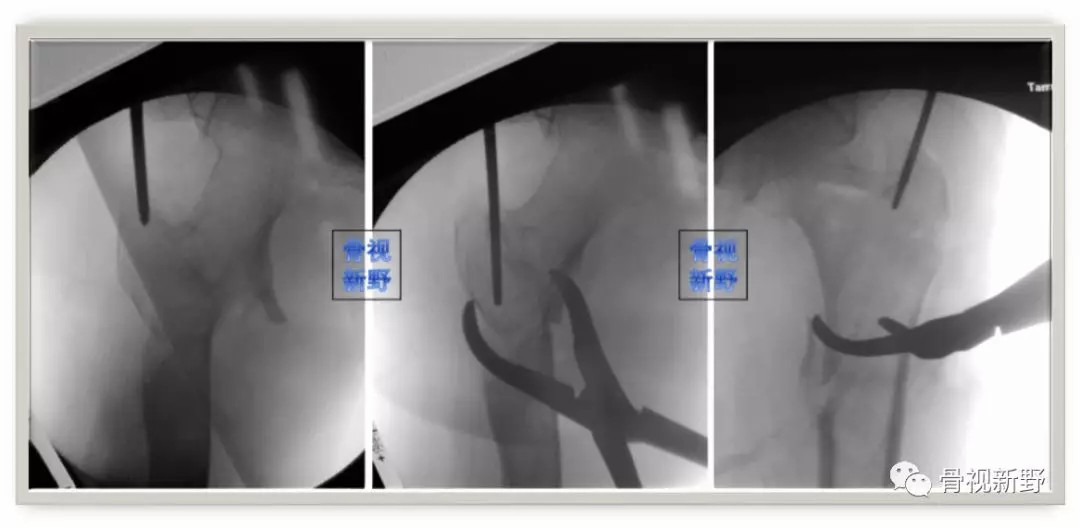
“不要对未复位的骨折进行扩髓”
“ Do Not Ream an Unreduced Fracture“
(七)如果进针点、扩髓合适,应该可获得一个垂直插钉的通道,但这在肥胖患者比较困难。如果斜角进钉,钉子本身会对较疏松的外侧骨质造成影响,进而可能偏外置钉。
需要提醒的是,主钉一般可通过徒手插入(通过快速来回旋转连接主钉的近端瞄准臂推进),尽量避免使用锤子进行敲击打入,以免造成医源性骨折。如果主钉不能徒手插入,需要锤子敲击的话,说明这本身是有问题的,需要分析原因,是否需要进一步扩髓(加大、加深),以免主钉卡在股骨干远端髓腔;或因髓钉前弓与股骨前弓不匹配发生了主钉末端在股骨远端前皮质的撞击。分析具体原因,针对性地解决,但坚决不能用锤子勉强打入。
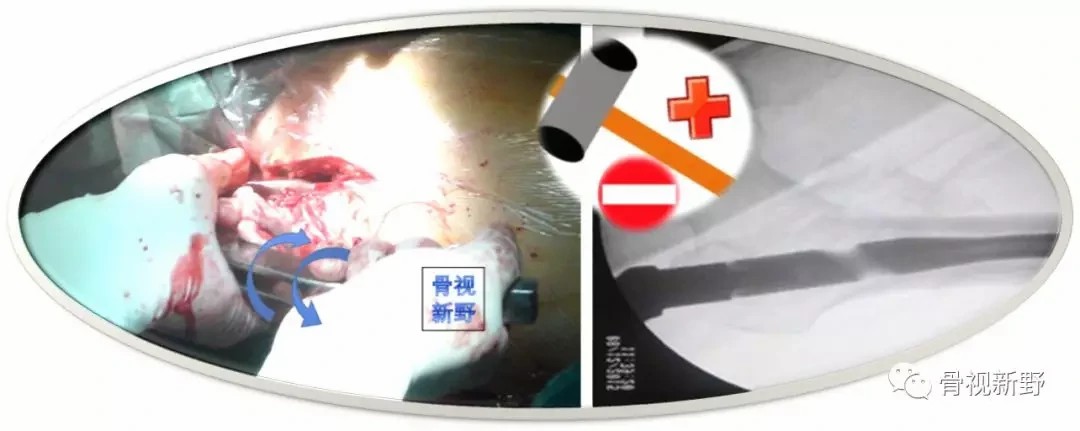
“注意主钉插入通道,不要锤击”
“ Be Cautious About the Nail Insertion Trajectory, and Do Not Use a Hammer to Seat the Nail“
(八)内翻成角可导致力臂增加而致负重后固定失败的风险增加;内翻成角也可致头钉偏上固定而增加切出的风险。粗隆间骨折的颈干角有时很难判断,但一般髓内钉的颈干角是130°,这点需要了解。而判断骨折有无内、外翻,可通过大转子尖与股骨头中心的相对位置来估计,正常颈干角,二者在同一水平面。如果股骨头中心低于大转子尖,则说明骨折内翻,反之为外翻。
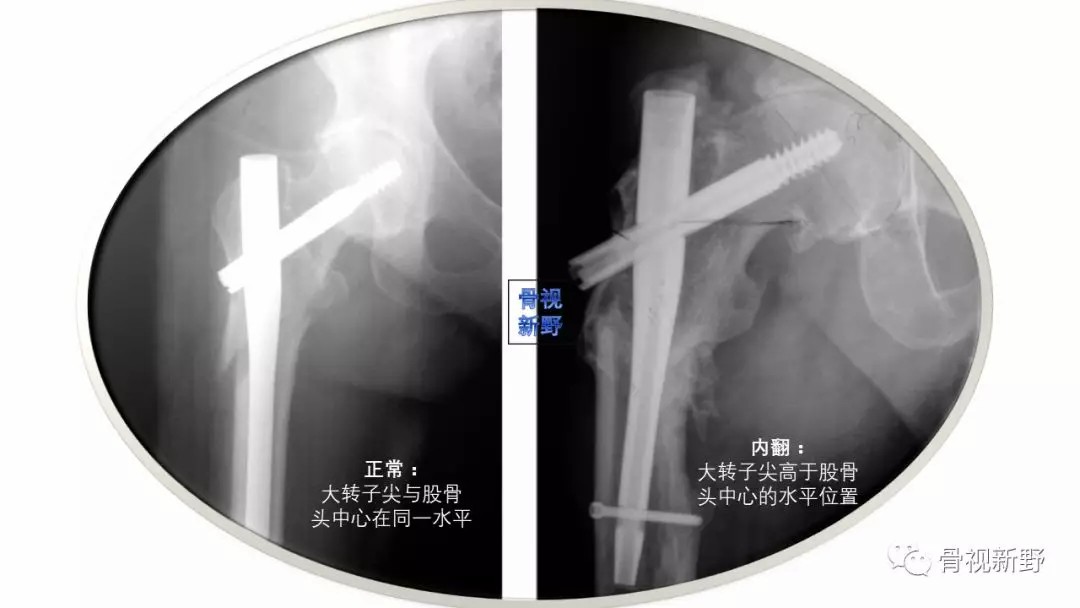
“避免内翻成角—可通过大转子尖与股骨头中心的相对位置判断”
“ Avoid Varus Angulation of the Proximal Fragment—Use the Relationship Between the Tip of the Trochanter and the Center of the Femoral Head“
(九)大多数不稳定骨折需要加长髓内钉固定。对无移位或移位较小的骨折虽然可用短钉,但有继发转子下应力性骨折的可能。因此,对那些代谢性、病理性骨折、易于摔倒的老年患者,选择加长髓内钉进行全端股骨保护正在成为一种处理共识。
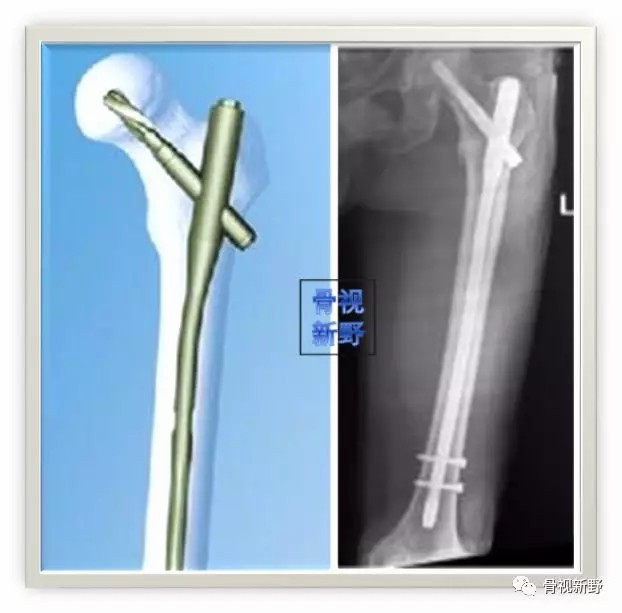
“如果骨折存在轴向或旋转不稳,尽可能用长钉,偏远端锁定”
“ When Nailing, Lock the Nail Distally if the Fracture Is Axially or Rotationally Unstable“
(十)经转子和反转子骨折用髓内钉固定时,过度牵引造成的骨折分离和旋转畸形比较常见,这会造成骨性接触减少,导致骨折不愈合及内固定失败风险增加。因此,建议在远端锁定之前放松牵引,最好透视下确定骨性接触。
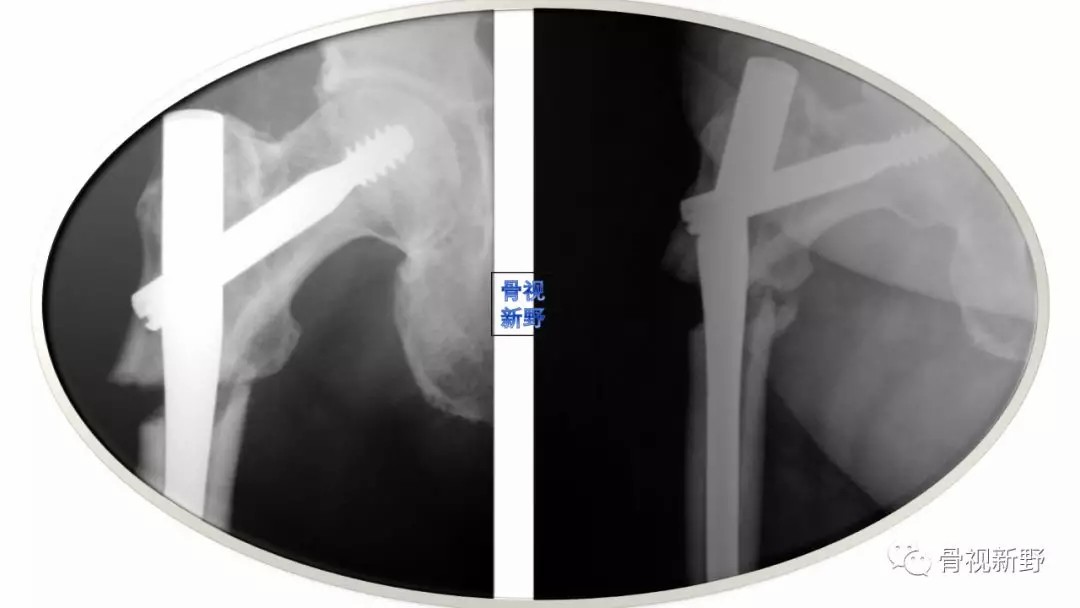
“用髓内钉时,避免过度牵引”
“ Avoid Fracture Distraction When Nailing“
粗隆间骨折的髓内钉固定已成为最常见的固定方式,包括稳定骨折或无移位的骨折。髓内钉可能不应用于相对简单的骨折,稳定或移位轻微的骨折及股骨颈基底部骨折选择滑动髋螺钉是可接受的,且较经济。Meta分析显示,随着时间推移,髓内钉固定的医源性骨折并发症率已明显下降,这可能与使用较小直径主钉及锁钉的现代髓内钉有关;也可能与内植物近端更小的外翻锐角设计及对这类骨折的微创置钉认识有关。
来源:本文转载自公众号骨视新野刀客赵老师的文章













