
高血压作为最常见的慢性病之一,是包括心力衰竭、冠心病、肾衰竭、脑卒中发生的独立危险因素。伴随动态血压监测技术的发展,24小时动态血压监测可为高血压的诊断、分型、治疗评估和预后判断提供可靠的临床研究证据。
通过动态血压检测仪,可以发现夜间高血压和异常的血压节律变化。夜间高血压是指患者在夜间(睡眠时)或0:00-6:00的平均血压≥120/70mmHg(1mmHg=0.133kPa)。
越来越多的研究证实,夜间平均血压比诊室血压水平、白天平均血压和24小时平均血压能够更好地预测心血管风险。相比夜间血压正常的患者,夜间血压下降减少者伴发心脏、肾脏、血管靶器官损害以及心血管病死亡的风险增加,并且,夜间血压高的患者脑卒中及心血管事件的预后比日间血压高的患者更差。

图1. 24h动态血压监测装置
1
血压的变化
受内源性因素和外源性因素的影响,人体血压具有一定昼夜节律,在睡眠的最初几小时血压下降到最低,而在清醒之前逐渐回升(晨峰),呈明显的昼夜波动性,波动的曲线呈“双峰一谷”,此为杓形血压。
血压在夜间2:00~3:00时处于最低谷,凌晨血压急骤上升,白昼血压基本上处于相对较高的水平,多数人血压有“双峰”,分别在6:00~8:00和16:00~18:00,18:00后血压呈缓慢下降趋势,通常夜间血压下降值大于白天血压的10%,呈杓形曲线。
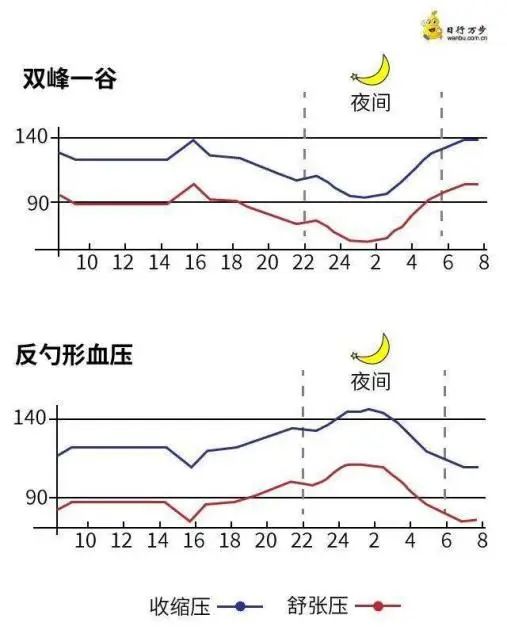
图2. 血压变化的曲线
2
流行病学
夜间高血压的患病率在不同人群之间存在差异,不同人口统计学方法、不同种族(高血压发病率不同)等因素都会明显影响人群的夜间高血压患病率,美国和欧洲指南在夜间高血压定义上的差异也会影响人群夜间高血压的患病率。
亚洲人群的夜间高血压患病率高于欧洲人,这可能与亚洲人饮食中盐摄入量高于西方人群有关,而交感神经兴奋与食盐摄入量之间具有强相关性;亚洲较温暖的气候环境也可能与亚洲人群的夜间高血压患病率高相关。Wang等对中国1322例慢性肾脏病(56%为慢性肾小球肾炎)患者进行检测发现,60%的患者存在夜间高血压。
夜间高血压患者的特点是年龄较大、高血压病程较长、合并症多(糖尿病、心血管疾病和慢性肾脏疾病等),其血清肌酐、半胱氨酸蛋白酶抑制剂C、血钙、血尿酸和同型半胱氨酸水平均明显高于夜间血压正常的高血压患者。
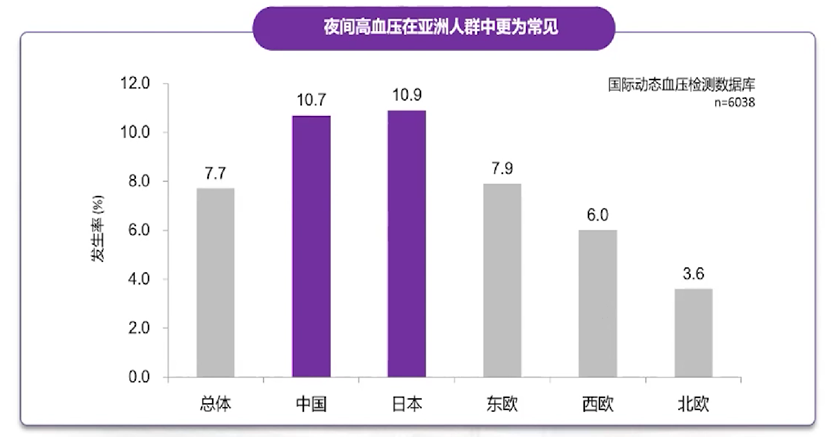
图3. 夜间高血压的发生率
3
影响因素
环境因素:夏天(高温);
行为因素:高盐摄入、体育活动不足、睡眠治疗不佳、夜尿、夜班;
危险因素:老龄、亚洲人、肥胖、紧张、高血压、糖尿病;盐敏感;
自主神经功能障碍:直立性低血压;
继发性高血压:阻塞性睡眠呼吸暂停、内分泌(原发性醛固酮综合征、柯兴氏综合征、嗜铬细胞瘤)肾血管性高血压;
伴随疾病:心功能不全、中枢神经系统疾病(卒中、认知功能障碍、抑郁)、不安腿综合征。
4
病理生理
夜间血压升高机制与多种生理病理因素相关,包括自主神经系统活动异常,特别是交感神经过度激活;RAAS节律紊乱,夜间血压增高患者RAAS活性显著升高;与盐敏感性相关,特别是慢性肾脏病患者,其肾功能降低,盐排泄能力降低,可刺激RAAS与交感神经系统,导致昼夜血压差减少(杓形血压节律消失);内分泌功能紊乱,如慢性肾脏病患者夜间内皮素1水平升高,其是强力的血管收缩因子,进而升高夜间血压;睡眠呼吸紊乱、昼夜节律紊乱(褪黑素、皮质醇分泌异常)、睡眠质量差、易醒等可扰乱血压节律。
5
临床诊断
《中国高血压防治指南2018》指出夜间(睡眠)平均血压≥120/70mmHg可诊断为夜间高血压。日间血压<135/85而夜间收缩压≥120或舒张压≥70mmHg则被定义为单纯夜间高血压。如果诊所及早晨家庭血压<130/80mmHg,则定义为隐蔽性夜间高血压,如果已经在治疗,则定义为隐蔽的未控制高血压。同时,夜间血压计算以夜间上床起到第二天醒后止,测量次数需≥6次。
临床上提出了依据夜间血压与白天血压比较的四分类法对患者的全天血压变化进行了描述:杓型血压,指夜间收缩压较白天收缩压降低10%~20%;非杓型血压,指夜间收缩压降低<10%;反杓型血压,指夜间收缩压高于白天收缩压且夜间收缩压降低<0%。而当夜间平均血压较白天平均血压下降超过20%则被称为超杓型血压。
高血压患者诊断性评估的内容包括:
(1)确定血压水平及其他心血管病危险因素;
(2)判断高血压的原因、明确有无继发性高血压;
(3)寻找靶器官损害以及相关临床情况,从而作出高血压病因的鉴别诊断和评估患者的心血管病风险程度,以指导诊断与治疗。
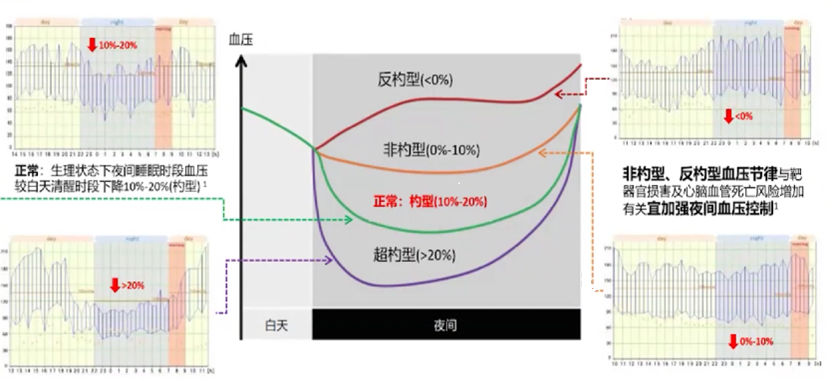
图4. 四分类法
6
治疗方式
夜间高血压的处理,应注意纠正血压昼夜节律,包括非杓形血压、血压晨峰。首先,大力推广动态血压监测,通过动态血压监测筛查和诊断夜间高血压,从而更好地对夜间高血压患者进行管理,进一步降低高血压危害。其次,其临床治疗涉及病因治疗、生活方式干预和药物治疗。
(1)生活方式干预:提倡戒烟酒,限盐,摄入大量蔬菜、水果及低脂和其他类型的膳食,白天规律运动,保证睡眠。针对亚洲人群高盐摄入及盐敏感体质、夜间高血压和非杓形高血压的发病率较高等特点,采取限钠盐、增加钾盐摄入和用噻嗪类利尿剂控制血压的方法,可能会降低夜间血压并重塑正常的血压昼夜节律。另外,体位的改变有可能也与控制自主神经病变或有严重仰卧高血压及体位性低血压患者的夜间高血压有关,睡眠时头部抬高有助于缓解夜间高血压。
(2)病因治疗:积极查找夜间高血压的病因并进行相应治疗。一些疾病与夜间高血压的发生有关,如糖尿病、代谢综合征、慢性肾脏病、睡眠呼吸暂停综合征、睡眠障碍等,主要引起自主神经功能紊乱及循环超负荷,从而导致夜间高血压。针对具体病因治疗,可有效改善夜间高血压的情况。
①睡眠呼吸暂停综合征:由于此类患者在睡眠中呼吸道阻塞,引起中枢间歇性缺氧,交感兴奋性增加,容易合并夜间高血压。阻塞性睡眠呼吸暂停导致高血压,先从夜间高血压开始,发展到昼夜持续高血压。夜间高血压常呈隐蔽状态,发展到昼夜高血压,为时已晚。但其所致睡眠高血压,在觉醒后片刻血压仍高,这时测量血压可能发现夜间高血压。
②慢性肾脏病:慢性肾脏病常影响体内容量负荷,从而影响昼夜血压节律,导致夜间高血压,必须积极治疗原发病,恢复体内容量负荷代谢节律,有助于夜间高血压恢复。
③自主神经功能异常:自主神经功能异常患者可能存在严重的立位低血压和卧位高血压。强调睡眠姿势很重要,睡眠时头部抬高有助于降低卧位血压。此类患者必要时要住院治疗。
(3)药物治疗:根据药物对夜间血压水平和血压昼夜节律的影响来选择药物。根据所选药物的药代动力学曲线,结合动态血压监测结果,决定用药时间(从傍晚到睡前)。
高血压指南建议使用长效药物单独或联合治疗控制白天合并夜间高血压,或者选择能有效降低夜间血压的新型降压药物,如阿利沙坦酯。阿利沙坦酯片为血管紧张素Ⅱ受体拮抗剂,适合于大多数高血压人群,以及心脏病患者,尤其适用于合并糖尿病、心脏扩大、心肌肥厚、蛋白尿,以及存在肾功能不全、高血压肾病、肾病综合症、糖尿病肾病的患者。需要提醒的是,食物会降低这类药品的吸收,建议空腹服用。
总结
1. 夜间高血压是高血压管理的新靶点,应重视夜间高血压的管理。
2. 糖尿病、CKD的患者、睡眠呼吸暂停、失眠者等是夜间高血压的易患人群,应更多关注。
3. 使用长效降压药尤其是RASi或睡前给予至少1种降压药治疗可有效降低夜间血压,同时有效控制日间血压, 改善血压节律, 降低CVD风险,改善预后。
4. 阿利沙坦酯为长效ARB, 能有效控制24h血压尤其是夜间血压,睡前服用效果更佳,尤其是夜间高血压的患者,是夜间血压管理的新选择。













